
Pour trouver la meilleure mutuelle senior, rien de mieux que de COMPARER !
Rapide, gratuit et sans engagement.
Votre mutuelle senior û partir de 19㘠/mois.

La plupart des mutuelles prennent en charge les soins mûˋdicaux : hospitalisation, optiques, dentaires ou mûˋdicamenteux. Oui mais û quelle hauteur ?
Nombreux mûˋdecins gûˋnûˋralistes et spûˋcialistes pratiquent le dûˋpassement dãhonoraires. Une bonne mutuelle prendra correctement en charge ses pratiques. Comparer les offres de mutuelles santûˋ vous permet d'ûˋconomiser jusquãû 40% sur vos frais de santûˋ.
En utilisant notre comparateur de mutuelles seniors, vous recevrez plusieurs devis des organismes complûˋmentaires prû´s de chez vous et pourrez comparer librement les garanties et tarifs proposûˋs pour bûˋnûˋficier du contrat le mieux adaptûˋ û votre profil et votre budget.
1. Arthrose du genou : définition et facteurs favorisants
L'arthrose du genou, ou gonarthrose, est une usure puis une destruction du cartilage articulaire, dans diverses zones de l'articulation du genou.
Arthrose et ostéoporose, deux maladies différentes
Il ne faut pas confondre ostéoporose et arthrose, deux maladies fréquentes après 60 ans:
- L'arthrose est une usure puis une destruction du cartilage des articulations. Elle est douloureuse et diminue la mobilité articulaire.
- L'ostéoporose est une maladie diffuse du squelette caractérisée par une diminution de la densité des os. Elle peut entrainer des fractures.
C'est une maladie chronique souvent gênante au quotidien. Elle survient le plus souvent chez les personnes âgées, sans cause évidente.
L'arthrose du genou peut également apparaître chez des personnes plus jeunes. Elle est alors favorisée par des traumatismes (minimes ou visibles) dus à la pratique de certains sports qui sollicitent beaucoup les genoux.
1.1. Définition
Une détérioration du cartilage de l'articulation du genou
L'arthrose du genou, ou gonarthrose, est une détérioration du cartilage de l'articulation du genou.
Arthrose de la hanche
L'arthrose de la hanche est une détérioration du cartilage articulaire de l'articulation coxo-fémorale, articulation entre l'os de la cuisse (le fémur) et le bassin.
Elle est très invalidante car elle touche, comme celle du genou, de grosses articulations qui portent le poids du corps. Le dysfonctionnement de l'articulation coxo-fémorale peut provoquer une gêne importante à la marche. L'arthrose peut évoluer lentement (sur plus de dix ans) ou devenir invalidante plus rapidement.
La coxarthrose est trois fois moins fréquente que l'arthrose du genou.
Elle débute par une dégénérescence du cartilage, puis évolue vers l'atteinte de toutes les structures de l'articulation et, en particulier, de l'os situé sous le cartilage. Néanmoins, le vieillissement normal du cartilage au cours de la vie ne peut pas provoquer à lui seul une arthrose.
Le plus souvent, elle atteint l'articulation, entre le fémur et le tibia (arthrose fémoro-tibiale). Elle peut aussi toucher l'articulation entre la rotule et le fémur (arthrose fémoro-patellaire). En général, elle touche les deux genoux.
L'arthrose du genou est très invalidante car elle touche, comme celle de la hanche, de grosses articulations qui portent le poids du corps. Elle est trois fois plus fréquente que l'arthrose de la hanche (coxarthrose).
Articulation du genou

Surpoids et obésité
Le surpoids et l’obésité de l'adulte sont dus à un excès de masse grasse corporelle. Celle-ci correspond à l'ensemble de la graisse du corps (ou tissu adipeux). On l'oppose à la masse maigre qui correspond au poids des muscles, des organes et des viscères.
Un cartilage articulaire de bonne qualité est indispensable à la mobilité de l'articulation
Les extrémités osseuses qui composent une articulation sont recouvertes de cartilage. Ce cartilage permet aux deux os de glisser l'un sur l'autre.
Le cartilage (représenté en blanc sur le schéma ci-dessus) est constitué d'un gel de grosses molécules, qui ont la particularité d'être très avides d'eau (un peu comme des éponges). Ces molécules sont maintenues à l'intérieur d'une "sorte de filet" inextensible.
Indice de masse corporelle (IMC)
Le surpoids et l'obésité sont définis à partir de l’indice de masse corporelle (IMC).
IMC :
+ de 40 : obésité morbide ou massive
35 à 40 : obésité sévère
30 à 35 : obésité modérée
25 à 30 : surpoids
18.5 à 25 : corpulence normale
16.5 à 18.5 : maigreur
- de 16.5 : famine
Formule de calcul de l'IMC :
IMC = Poids / Taille²
Exemple de calcul
- Poids = 70 kg
- Taille = 1.60 m
IMC = 70 / 1.602 = 27.3 : surpoids
L'articulation est entourée d'une capsule (sorte d'enveloppe), tapissée intérieurement par la membrane synoviale. Cette dernière sécrète un liquide qui "lubrifie" l'articulation et nourrit le cartilage.
La gonarthrose : une maladie évolutive
L'arthrose commence par une détérioration du cartilage articulaire puis évolue vers l'atteinte de toutes les structures de l'articulation, en particulier de l'os situé sous le cartilage.
Le vieillissement normal du cartilage au cours de la vie ne peut pas provoquer d'arthrose à lui seul.
L'arthrose est une maladie à part entière, déclenchée par un excès de pression sur le cartilage. Des fragments du cartilage fragilisé se détachent dans la cavité articulaire, comme des grains de sable. La membrane synoviale devient discrètement inflammatoire.
Epanchement
Un épanchement désigne une accumulation de gaz ou de liquide dans une zone de l'organisme qui n'en contient pas habituellement. Ces régions concernées sont généralement des cavités naturelles telles que l'articulation.En réaction à cet excès de pression, l'os situé sous le cartilage prolifère et produit une collerette osseuse autour de l'articulation. Cette prolifération d'os forme des excroissances osseuses appelées ostéophytes.
Les douleurs de l'arthrose ne proviennent pas du cartilage endommagé, car il n'est pas innervé, mais de l'atteinte de toute l'articulation.
L'évolution de l'arthrose
Lésions méniscales du genou
Les ménisques du genou sont des cartilages en forme de croissants, servant de cales et d’amortisseurs à l’articulation du genou. Sous l’effet de contraintes répétées ou brutales, des lésions dégénératives ou traumatiques surviennent, abîmant le ménisque.
Une lésion méniscale se révèle par des douleurs au niveau du genou. Le diagnostic du médecin se fait en manipulant le genou et se confirme par scanner ou IRM. Le traitement est médical ou chirurgical et passe souvent par une rééducation.
Plusieurs types de lésions méniscales surviennent en fonction de l’âge et de l’activité des personnes. 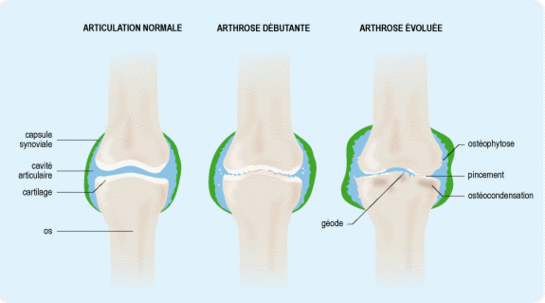
Les différentes formes d'arthrose du genou
L'arthrose du genou peut concerner l'articulation fémoro-patellaire (articulation entre le fémur et la rotule et les compartiments interne et externe de l'articulation fémoro-tibiale (articulation entre le fémur et le tibia).Entorse du genou
L'entorse du genou est une lésion ligamentaire. Elle peut se manifester par divers symptômes : douleur, craquement…
La gravité de l'entorse du genou dépend des ligaments atteints et de la nature des lésions : étirement du ligament, déchirure ligamentaire partielle ou totale.
Selon sa gravité, elle peut nécessiter un traitement médical, chirurgical ou des séances de rééducation.
1.2. Les facteurs favorisant la gonarthrose
Luxation
La luxation désigne un déplacement d'une surface articulairevis-à-vis d'une autre, opérant ainsi une rupture de continuité articulaire.
La luxation est souvent causée par un traumatisme. Elle peut également être consécutive à une hyperlaxité ligamentaire, qui ne maintient pas correctement l'articulation. La luxation cause généralement une douleur, et empêche le mouvement articulaire normal.
Il existe de nombreux facteurs de risque de l'arthrose :
Les différents axes de la jambe
Polyarthrite rhumatoïde
La polyarthrite rhumatoïde est une maladie inflammatoire chronique des articulations évoluant par poussées. C'est une maladie auto-immune, mais plusieurs facteurs immunologiques, génétiques, hormonaux, environnementaux... sont nécessaires pour qu'elle se déclenche.
Aujourd’hui on ne guérit pas d’une polyarthrite rhumatoïde, les traitements existants soignent les poussées et les complications, et préviennent leur apparition. Ils reposent sur des médicaments luttant contre les douleurs et l'inflammation, associés à un traitement de fond et d’autres soins.
2. L'arthrose du genou (gonarthrose) : symptômes et diagnosticGoutte
Maladie chronique liée à un excès d'acide urique dans le sang, la goutte touche une ou plusieurs articulations : articulation de l'orteil, cheville, poignet, genou… Les hommes sont plus souvent touchés que les femmes. Un traitement médicamenteux associé à des mesures diététiques et à un suivi s'avèrent nécessaires.
2.1. Les symptômes de l'arthrose du genou
Le premier symptôme de l'arthrose du genou est la douleur articulaire (gonalgie). Cette douleur mécanique apparaît ou s'aggrave quand la personne utilise son articulation (marche, piétinement, port de lourdes charges...).
Elle n'est pas continue et elle est soulagée par le repos.
Le matin au réveil, l'articulation paraît enraidie et nécessite un court temps de dérouillage.
Arthrite infectieuse
L'arthrite correspond à un ensemble de phénomènes inflammatoires qui affectent l'articulation et les os, et qui s'accompagnent de douleurs plus ou moins sévères.
L'arthrite infectieuse est une forme d'arthrite inflammatoire provoquée par un agent infectieux (virus, bactérie, champignon) qui, une fois introduit dans l'organisme, pénètre dans les articulations. L'infection survient en général à la suite d'une blessure ou d'une intervention chirurgicale. Ce type d'arthrite peut survenir à tout âge. Des prélèvements de liquide synovial (liquide de l'articulation) permettent d'identifier le germe responsable. Un traitement médicamenteux devra être rapidement instauré, avant même que le diagnostic ne soit confirmé. Selon le compartiment articulaire atteint par l'arthrose, les symptômes varient.
> En cas d'arthrose fémoro-tibiale
La douleur du genou (gonalgie) est diffuse. Elle survient pendant la marche, la montée et la descente des escaliers. Elle est soulagée par le repos et ne réveille pas la nuit, sauf lors des changements de position.
Il existe des poussées inflammatoires pendant lesquelles le genou gonfle et la douleur s'intensifie, y compris la nuit. Ces poussées correspondent à une irritation de la membrane synoviale, en réaction à la libération de fragments cartilagineux dans l'articulation. Elles activent le processus de détérioration du cartilage.
L'évolution de l'arthrose fémoro-tibiale est variable selon chaque cas. Toutefois, elle est souvent lente, avec des périodes d'accalmie entrecoupée par des périodes de poussées douloureuses.
> En cas d'arthrose fémoro-patellaire
La douleur (gonalgie) apparaît sur le devant du genou. Elle est déclenchée par l'extension de la jambe et est plus importante lors de la descente des escaliers que lors de la montée. Elle est aussi présente lorsque la personne est assise ou agenouillée.Ostéophyte
Un ostéophyte (ou bec de perroquet) est une production osseuse anormale, pouvant être localisée à proximité d'un os pathologique ou près de n'importe quelle articulation malade. Les ostéophytes sont fréquents dans l'évolution de l'arthrose.
Les ostéophytes ne sont que rarement en soit responsables de symptômes mais peuvent entraîner de légères déformations articulaires, des douleurs parfois ou dans certains rares cas, des difficultés à effectuer certains mouvements. Les ostéophytes sont visibles sur les radiographies sous la forme d'une excroissance osseuse.
Celle-ci peut avoir une sensation
Marcher sur un terrain plat fait peu souffrir, sauf lors d'épisodes douloureux ou en cas d'épanchement articulaire.
L'évolution est souvent aléatoire : les douleurs sont d'abord intermittentes, puis gênantes, en particulier pour la pratique d'un sport.
2.2. Le diagnostic de l'arthrose du genou
Pour diagnostiquer le type d’arthrose du genou, un examen clinique est réalisé par le médecin traitant.
Orthèse
Une orthèse est un appareillage qui compense une fonction absente ou déficitaire, elle diffère donc de la prothèse, qui remplace un élément manquant.
L'orthèse peut servir à soutenir une articulation ou un muscle tout comme elle peut remplacer une fonction corporelle présentant un déficit. Elle permet aussi d'immobiliser une partie du corps pour faciliter son rétablissement. Il existe de orthèses pour les genoux, les chevilles, les poignets, les mandibule, la voûte plantaire, etc...
Cet examen permet aussi d‘éliminer les autres pathologies du genou ou une arthrose de la hanche (qui peut se traduire par des douleurs au genou). Un avis auprès d'un rhumatologue peut être nécessaire.
L'examen clinique consiste à :
Une radio du genou confirme le diagnostic de l'arthrose du genou :Acide hyaluronique dans le genou
L’acide hyaluronique dans le genou ou "visco supplémentation" est un excellent traitement de l’arthrose et est de plus en plus proposé dans les symptômes douloureux de l’arthrose et en prévention de l’aggravation arthrosique.
L’acide hyaluronique est un des constituants du liquide synovial qui est le liquide articulaire normal dans lequel baigne le cartilage d’une articulation.
Elle précise :
L’analyse radiologique étudie également l’axe des jambes à la recherche d’une déviation.Liquide synovial
Le liquide synovial est le liquide élastique et visqueux dans lequel baigne le cartilage articulaire. Le liquide synovial a deux rôles essentiels :
- Lubrifiant : aide au glissement normal du cartilage grâce à la viscosité du liquide synovial
- Protecteur : le cartilage est protégé et nourrit grâce à l’élasticité du liquide synovial
Dans une articulation souffrant d’arthrose l’acide hyaluronique est dégradé, son poids moléculaire est diminué ce qui entraine une réduction des propriétés de lubrification et de protection du liquide synovial, le cartilage poursuit donc sa dégradation.
La visco supplémentation de l’articulation consiste à infiltrer en intra articulaire de l’acide hyaluronique identique à celui d’un sujet sain visant à augmenter l’élasticité et la viscosité du liquide synovial défaillant du patient arthrosique.
D'autres examens sont rarement nécessaires.
3. Le traitement de l'arthrose du genou
Aucun traitement ne permet de guérir l'arthrose du genou, mais il est possible de soulager efficacement la douleur par des mesures hygiéno-diététiques, des médicaments… La pose d'une prothèse de genou, est envisagée lorsque l'arthrose est très évoluée et non soulagée par le traitement médical.
3.1. Le traitement médical de l'arthrose du genou
L'arthrose est une maladie chronique qui persiste mais dont l'évolution est ralentie, même dans les formes avancées, grâce au traitement médical et à une bonne hygiène de vie.
Le traitement de l'arthrose du genou repose sur l'association de plusieurs mesures :
3.2. Le traitement chirurgical de l'arthrose du genou
Le traitement chirurgical n'est proposé qu'en cas d'échec des traitements médicaux. Il sera choisi en fonction de l'état du patient.
> Le traitement par arthroscopie
Il consiste à pratiquer un lavage articulaire du genou pour éliminer les microparticules intra-articulaires qui entretiennent l'inflammation de l'articulation. Ce lavage est généralement suivi d'infiltrations intra-articulaires de corticoïde.
> L'ostéotomie
Elle corrige la déviation de l'axe de la jambe (genu varum ou genu valgum) en sectionnant le tibia ou le fémur pour ré-axer la jambe.
> Les arthroplasties ou prothèses du genou
Il existe de nombreux types de prothèses du genou, avec une préservation plus ou moins complète des ligaments. Les prothèses permettent également de retrouver une mobilité de flexion presque complète et une vie quotidienne normale, comme monter et descendre les escaliers.
Les médicaments de l'arthrose du genou
Antiarthrosiques symptomatiques d'action lente
Ces médicaments (chondroïtine sulfate, diacerhéine, glucosamines, extraits d'avocat et de soja) n'empêchent pas la dégradation articulaire et ont pour objectif de diminuer l'intensité des douleurs. Leur action est différée et il faut attendre quelques semaines de traitement pour juger de leur efficacité. Ces médicaments peuvent avoir des effets indésirables parfois graves (diarrhée, manifestations allergiques, atteinte hépatique lors de la prise de diacerhéine par exemple) : en cas de survenue, il est important de les signaler à son médecin traitant.
Ces médicaments dont l'efficacité paraît minime sur la douleur et la gêne n'ont pas d'intérêt dans le traitement de l'arthrose du genou. Ils ne sont pas remboursés par l’Assurance Maladie.> Chirurgie du genou et complications
Des complications du traitement chirurgical de l'arthrose du genou peuvent parfois survenir précocément (infection articulaire, phlébite, embolie pulmonaire) ou tardivement après une pose de prothèse (descellement ou usure de la prothèse).
Suite à votre intervention chirurgicale, l'Assurance Maladie peut vous accompagner pour préparer au mieux votre retour à domicile. Un conseiller de l’Assurance Maladie organise votre suivi médical auprès des professionnels de santé de ville de votre choix (masseur kinésithérapeute et/ou infirmier(e) et facilite vos démarches administratives.
3.3. Les soins médicaux et de réadaptation après l’arthroplastie par prothèse
Après une arthroplastie par prothèse, la prise en charge du patient repose sur la prise d’un traitement anticoagulant et sur une mobilisation précoce.
L’arthroplastie par prothèse : la rééducation
En pré-opératoire : dix séances de kinésithérapie peuvent être proposées pour préparer votre genou à l'intervention.
En post-opératoire : la rééducation est débutée dans le service de chirurgie, puis poursuivie en soins de ville ou dans un centre de rééducation quand les personnes ne peuvent pas rentrer chez elles.
Au-delà des 25 séances, la prescription de la rééducation nécessite une demande d'accord préalable. Cette réadaptation par le kinésithérapeute est commencée si possible dans les 48 heures après l’intervention en milieu hospitalier et elle est poursuivie après la sortie du patient. Le rééducateur explique les gestes à ne pas faire et les exercices à réaliser chez soi, entre les séances de rééducation.
3.4. Cure thermale pour la gonarthrose
Pour un meilleur traitement en rhumatologie, une approche globale de la pathologie est essentielle, dans laquelle la médecine thermale a une place importante.
Une étude en 2009 initiée par l’Afretch (association française pour la recherche thermale) et effectuée par Thermathrose prouve cliniquement l'efficacité de la cure thermale (moins de douleurs à moyen et long terme, meilleure capacité fonctionnelle dans la vie courante), supérieure aux thérapeutiques non chirugicales et conventionnelles sur la gonarthrose (arthrose du genou).
Thermarthrose - Efficacité de la cure thermale
L’étude a été réalisée sur 462 patients séparés en deux groupes :
- 232 patients ont suivi des traitements thermaux sur 18 jours avec leur traitement habituel,
- 230 patients ont seulement reçu leur traitement habituel, ils serviront à comparer l’intérêt ou non du thermalisme.
dans trois des plus importantes stations thermales : Aix les Bains en Savoie, Balaruc les Bains dans l’Hérault en bordure de l’étang de Thau et Dax dans les Landes.
Ces stations ont été choisies par rapport à leurs eaux différentes (Sulfurées calciques et sodiques pour Aix les Bains, chlorurées sodiques faibles pour Balaruc et chlorosulfatées sodiques et calciques pour Dax) et à des boues soufrées et salées.
L’étude a été menée sur 9 mois avec des points de mesure à 3,6 et 9 mois.
Les résultats de l’étude :
Moins de douleurs à moyen et long terme, meilleure capacité fonctionnelle dans la vie courante :
- la cure thermale soulage durablement les douleurs : à 6 mois, 50,8% du groupe "curistes" ressent le bénéfice de la cure thermale par une diminution des douleurs et une augmentation de la fonction motrice, contre 36,4% dans le groupe témoin. A 9 mois, la balance est encore plus favorable aux curistes.
- la cure thermale améliore durablement la fonctionnalité de l'articulation : à 6 mois, 41,9% des curistes observent une amélioration de la fonction, contre 28,5% du groupe témoin.
- le traitement thermal est une médecine différente qui agit à moyen et long terme. Elle est bien tolérée, sans effet indésirable sur le système digestif, contrairement aux médicaments.
Aucune différence notable n’est à noter entre les trois établissements thermaux (Aix les Bains en Savoie, Balaruc les Bains dans l’Hérault en bordure de l’étang de Thau et Dax dans les Landes).
En conclusion, les soins thermaux pendant les trois semaines (massages, bains et jets hydromassants, applications de boues et exercices en piscine) permettent une réapropriation de son corps et améliorent les facultés motrices des patients. De plus, l’effet bénéfique s’étale dans le temps.
Chaque année, un patient sur deux, soit environ 250.000 personnes, sont accueillies dans les stations thermales pour des soins autour de l’arthrose. Avec une telle importance, on comprend mieux pourquoi l’Afretch a commandé en priorité une étude sur le bienfait des traitements de la Gonarthrose sur les curistes.
Ces soins, à visée sédative et rééducative, permettent d'améliorer efficacement la mobilité et de réduire la douleur, conduisant à une moindre consommation de médicaments.
La cure thermale arthrose est cependant déconseillée aux convalescents d’une maladie infectieuse ou victimes d’accidents vasculaires.
Les cures thermales pour soigner l’arthrose se déroule généralement sur 3 semaines (18 jours de soins). Au cours d’une cure thermale, le curiste sera en effet exposé aux vapeurs d’eaux chaudes et de nombreux bains chauds et effectuer 4 soins quotidiens.
Les soins proposés :
Résultats de l'étude :
Après 6 mois, plus de 50% des patients curistes notent une amélioration des douleurs et de la fonction.
Quand prescrire une cure pour la gonarthrose ? :
Les frais liés à votre cure thermale peuvent être pris en charge par l'Assurance Maladie. Ils comprennent notamment les frais médicaux et, sous conditions de ressources, les frais de transport et d'hébergement.
Vous pouvez également, sous conditions de ressources, percevoir des indemnités journalières pendant votre cure thermale.
Il vous est possible de compléter les remboursements Sécurité sociale de votre cure thermale par la prise en charge d’une mutuelle santé. En fonction des garanties proposées votre mutuelle remboursera plus ou moins bien votre cure thermale.
Durée de validité de l’accord de prise en charge
L’accord de prise en charge est délivré pour la durée de la cure, qui est de 18 jours.
Il est valable pour l’année civile en cours, sauf lorsqu’il est donné durant le dernier trimestre de l’année, auquel cas il est valable pour le 1er trimestre civil de l’année suivante.
Dans les situations où l’accord de prise en charge est délivré au cours du mois de décembre, sa validité est admise durant toute l’année civile suivante.Les forfaits cure thermale sont souvent plus avantageux que les pourcentages de remboursement.
4. Vivre avec une arthrose de genou
Si votre arthrose de genou n'a pas été opérée, adaptez votre mode de vie de façon à préserver l'articulation. Si vous avez été opéré(e) et en particulier si une prothèse de genou a été posée, suivez bien les prescriptions post-opératoires afin de récupérer au plus vite une bonne mobilité.
4.1. Vivre avec une arthrose du genou non opérée
Quel que soit le stade d'évolution de l'arthrose du genou, vous pouvez agir pour en ralentir l'évolution.
Phlébite
La phlébite ou thrombose veineuse est due à la présence d'un caillot de sang dans une veine, le plus souvent des membres inférieurs. Selon la veine touchée, on parle de phlébite superficielle ou profonde. La phlébite superficielle est sans gravité lorsqu'elle est isolée. La phlébite profonde peut être à l'origine d'une embolie pulmonaire. Le traitement repose souvent sur la prise d’un médicament anticoagulant.
Voici quelques conseils :
4.2. Vivre avec une prothèse de genouProthèse de genou
On appelle prothèse de genou l’implant artificiel qui servira au remplacement des zones abimées de l’articulation du genou. L’intervention est aussi appelée arthroplastie prothétique du genou. La prothèse totale de genou est formée de 3 pièces : tibiale, fémorale et rotulienne. En France il est réalisé environ 50000 interventions pour prothèse de genou chaque année. L’indication la plus courante est l’arthrose du genou qui touche chaque année plus de 30% des personnes de plus de 60 ans.
Cette intervention a considérablement amélioré la qualité de vie des patients souffrant d'arthrose évoluée que les traitements médicaux ne soulagent plus ou bien de maladies inflammatoires, comme la polyarthrite. Les progrès des implants ainsi que l’amélioration des techniques chirurgicales et de la prise en charge de la douleur post opératoire ont nettement contribué à la qualité des résultats actuels en matière de fonction et de douleurs du genou. La durée de vie des prothèses est maintenant en moyenne de 15 à 18 ans.
La durée d’hospitalisation est d’environ 5 à 8 jours. La prise en charge de la douleur post opératoire est systématique bien que parfois difficile à vaincre totalement les premiers jours. La rééducation du genou opéré ainsi que la verticalisation et la marche sont entreprises dès le premier voire deuxième jour après l’intervention et sera poursuivie environ 2 mois après la sortie. Habituellement les délais de récupération d’une fonction correcte se font vers le 3ème mois et seront acquis entre le 6ème et 12ème mois post opératoire.
Outre le suivi médical post opératoire, la pose d’une prothèse de genou nécessite d’adapter sa vie quotidienne.
> Votre suivi médical après l'intervention chirurgicale :
Après votre sortie d’hôpital ou de clinique, votre médecin traitant assure votre suivi en coordination avec le chirurgien, le kinésithérapeute...
Il vous accompagne pour votre retour dans votre lieu de vie habituel, prescrit votre traitement.
Voici quelques conseils :
> L'arrêt de travail après l'intervention chirurgicale
Si vous avez une activité professionnelle, un arrêt de travail est la règle.
Sa durée est adaptée à votre cas et dépend :
La reprise des activités professionnelles est plus rapide en cas d’activité sédentaire, en moyenne après un mois et demi de repos.
En cas de travail physique, la reprise est plus tardive surtout lorsque la station debout et la marche sont nécessaires à l’activité professionnelle et lorsque le poste de travail ne peut pas être temporairement adapté. La durée de repos peut atteindre 4 mois.
Parlez à votre médecin traitant de votre profession et des conditions dans lesquelles vous travaillez (travail nécessitant des déplacements ou une position debout...)
Il pourra vous orienter vers votre médecin du travail pour une visite de pré-reprise. Cette visite permettra d'évaluer votre aptitude au poste de travail que vous occupez et de proposer un aménagement de votre poste de travail ou une reprise d’activité à temps partiel pour motif thérapeutique, si nécessaire.
À votre retour en entreprise, après un arrêt de travail supérieur à trente jours, une visite de reprise auprès du médecin du travail est obligatoire dans un délai de huit jours.
> La reprise des activités sportives et de loisir
Après votre retour à domicile, reprenez progressivement votre vie normale en respectant les conseils et exercices donnés par le kinésithérapeute. La reprise de l’appui sur la jambe est progressive :
Ne prenez pas l'avion sans avis médical : 3 mois sont souvent nécessaires avant un voyage en avion à cause du risque de phlébite et d’embolie pulmonaire.
Ne reprenez pas vos activités sportives et de loisir sans en avoir eu l’autorisation de votre chirurgien. En général, la reprise des activités sportives est possible de façon progressive à partir du 3e mois (marche, natation, vélo) en évitant les sports à fort impact sur le genou (jogging,...).
Les remû´des naturels contre l'arthrose
Alimentation et arthrose
> Arthrose : informations et conseils en vidéo
> Rhumatologie et Cure thermale
> Rhumatologie et Cure thermale en vidéo
> Stations thermales spécialisées en Rhumatologie et Traumatismes ostéo-articulaires (1)
> Stations thermales spécialisées en Rhumatologie et Traumatismes ostéo-articulaires (2)
> Mutuelle senior: complémentaire santé et prévoyance - Comparateur de mutuelle santé senior
> La prise en charge des personnes âgées
> Maladies rhumatologiques
> Affection de longue durée (ALD)
> Résidences mutualistes et services de soins infirmiers pour personnes âgées
> Hospitalisation à domicile (HAD)
> Transport médical : Remboursement de l'Assurance Maladie et de la Mutuelle santé
> Médecine douce et Mutuelle senior
Article mis à jour le 08 mai 2017